Che cos’è?
La sclerodermia è una malattia poco conosciuta che provoca un diffuso indurimento della pelle, soprattutto sulle mani e sul viso. Può inoltre danneggiare i polmoni, il cuore, i reni, l’apparato digerente, i muscoli e le articolazioni. Si tratta di un disturbo autoimmune (cronico) di lunga durata, una malattia in cui le difese immunitarie dell’organismo attaccano erroneamente le proprie cellule anziché proteggerle da invasori esterni. La sclerodermia è chiamata anche sclerosi sistemica progressiva.
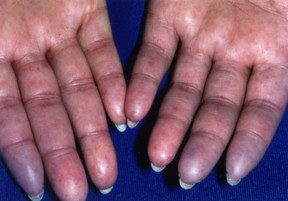
Esistono due tipi di sclerodermia. Nella forma limitata, detta anche sclerosi sistemica limitata, il bersaglio principale è la pelle. Nella forma diffusa (sclerosi sistemica diffusa), il danno non riguarda solo la pelle, ma può interessare anche i polmoni, i reni e altri organi interni.
Nelle persone affette da sclerodermia, gli scienziati hanno identificato proteine immunitarie anomale chiamate autoanticorpi, che sono programmate per attaccare componenti specifici delle cellule del corpo. Hanno inoltre riscontrato accumuli anomali di cellule T protettive (globuli bianchi che fanno parte del sistema immunitario) nella pelle e altrove.
Sebbene gli scienziati non capiscano esattamente cosa succede, ritengono che il sistema immunitario, forse coinvolgendo questi autoanticorpi o le cellule T, danneggi in qualche modo le arterie più piccole del corpo, chiamate arteriole. Queste arteriole danneggiate perdono liquido, causando gonfiore. Inoltre, rilasciano fattori chimici che stimolano le cellule chiamate fibroblasti a produrre troppo collagene, una proteina fibrosa coinvolta nella formazione del tessuto cicatriziale.
Nella pelle, questo porta a ispessimento, indurimento e tensione. In altre parti del corpo, l’attacco autoimmune della sclerodermia può danneggiare il tratto digestivo, il rivestimento delle articolazioni, le guaine esterne dei tendini, i muscoli (compreso il muscolo cardiaco), le porzioni del cuore che regolano il ritmo cardiaco, i piccoli vasi sanguigni e i reni.
La sclerodermia è rara e colpisce circa 14 persone su 1 milione in tutto il mondo. È più comune nelle donne tra i 35 e i 54 anni. La causa è sconosciuta. Per qualche motivo, le cellule chiamate fibroblasti producono un eccesso di tessuto cicatriziale nella pelle e negli organi del corpo.
Sono state proposte diverse teorie per spiegare questo fenomeno, tra cui anomalie nel funzionamento dei vasi sanguigni, proteine e anticorpi anomali in circolazione e quantità anomale di messaggeri chimici che istruiscono i fibroblasti a diventare eccessivamente attivi. Poiché la sclerodermia è più frequente nelle donne durante l’età fertile, i ricercatori hanno cercato un fattore legato alla gravidanza per spiegare perché si sviluppa la sclerodermia. Una teoria suggerisce che le cellule fetali residue possono ancora circolare nel sangue della madre decenni dopo la gravidanza e possono svolgere un ruolo nell’innescare i cambiamenti autoimmuni alla base della sclerodermia. Sono stati proposti anche fattori genetici e fattori infettivi.
Studi più vecchi hanno collegato la sclerodermia all’esposizione ad alcune sostanze chimiche, tra cui il cloruro di vinile, le resine epossidiche, gli idrocarburi aromatici e l’ingestione di olio di colza adulterato con anilina. Alcune persone che hanno assunto triptofano, un aminoacido che veniva venduto come integratore alimentare, hanno sviluppato una condizione simile alla sclerodermia, chiamata sindrome mialgica da eosinofilia. Da quando il triptofano è stato ritirato dal mercato, non sono stati segnalati altri casi di sindrome mialgica da eosinofilia. Tuttavia, il chiaro legame tra triptofano e sindrome mialgica da eosinofilia e la malattia simile alla sclerodermia associata all’ingestione di olio di colza contaminato sollevano la possibilità che l’esposizione a qualcosa nell’ambiente possa scatenare la sclerodermia.
I sintomi
I sintomi della sclerodermia variano da persona a persona e possono comprendere:
- Fenomeno di Raynaud. Nelle persone affette da questa patologia, i vasi sanguigni delle dita delle mani o dei piedi, e talvolta della punta del naso e delle orecchie, si restringono improvvisamente. L’area diventa bianca o blu e diventa fredda e insensibile. Segue una vampata di rossore quando la zona si riscalda di nuovo, spesso accompagnata da dolore o formicolio. Il fenomeno di Raynaud può essere scatenato dall’esposizione al freddo o alle vibrazioni o da uno stress emotivo.
- Sintomi cutanei. Possono comparire gonfiori alle dita, alle mani, agli avambracci, al viso e talvolta ai piedi e alla parte inferiore delle gambe. Seguono un ispessimento e una tensione della pelle che possono limitare i movimenti del corpo. Possono anche verificarsi:
- Ulcere cutanee
- Pelle più chiara o più scura del solito
- Perdita di peli
- Secchezza cutanea anomala, compresa la secchezza vaginale
- Depositi di calcio nella pelle (calcinosi sottocutanea)
- Piccole macchie rosse causate dal rigonfiamento localizzato di piccoli vasi sanguigni (teleangectasie)
- Articolazioni. Le articolazioni possono gonfiarsi e diventare dolorose e rigide.
- Muscoli. I muscoli possono indebolirsi e i tendini possono diventare anormalmente spessi, causando dolore e limitazione del movimento articolare.
- Apparato digerente. Quando la sclerodermia coinvolge l’esofago, può causare una sensazione di pienezza o di dolore bruciante (pirosi) nella parte superiore dell’addome o dietro lo sterno, oltre a difficoltà a deglutire o a trattenere il cibo. Altri sintomi digestivi includono gonfiore, costipazione, dolore al basso ventre o difficoltà a controllare i movimenti intestinali.
- Polmoni. I sintomi possono includere respiro affannoso, soprattutto quando si fa esercizio fisico, e tosse secca che non produce espettorato o muco.
- Cuore. I problemi possono includere dolore al petto, ritmi cardiaci anomali e insufficienza cardiaca.
- Reni. I danni ai reni possono provocare pressione alta, cefalea, convulsioni e una produzione di urina troppo scarsa.
- Altri sintomi. Altri sintomi possono essere la secchezza degli occhi e della bocca, episodi improvvisi di forte dolore facciale (nevralgia del trigemino) e impotenza.
Oltre il 95% delle persone affette da sclerodermia presenta sia il fenomeno di Raynaud che l’ispessimento cutaneo (chiamato anche sclerodattilia quando sono coinvolte le dita). Inoltre, le persone con sclerodermia limitata tendono a presentare teleangectasie, un insieme di vasi sanguigni dilatati sotto la pelle (85% dei pazienti); problemi digestivi che coinvolgono l’esofago (80%); e calcinosi (50%), spesso chiamata sindrome CREST (calcinosi, Raynaud, malattia esofagea, sclerodattilia e teleangectasie). L’alta pressione nei vasi sanguigni intorno al polmone (una condizione grave chiamata ipertensione polmonare) si sviluppa in circa il 15% delle persone con sclerodermia limitata.
Oltre al fenomeno di Raynaud e all’ispessimento cutaneo, le persone affette dalla forma diffusa di sclerodermia possono presentare sintomi digestivi che coinvolgono l’esofago (80%), sintomi articolari (70%), debolezza muscolare (50%), sintomi polmonari (40%) e insufficienza cardiaca (30%).
Diagnosi
Il medico chiederà informazioni sui sintomi ed esaminerà la pelle, in particolare le dita, le mani e il viso. Se il medico sospetta che siate affetti da sclerodermia, potrebbe ordinare esami del sangue e delle urine. Occasionalmente, può essere consigliata una biopsia cutanea, durante la quale un piccolo campione di pelle viene prelevato ed esaminato in laboratorio. Se la sclerodermia colpisce organi interni come il cuore, i polmoni o l’apparato digerente, possono essere necessari una radiografia del torace e altri esami.
Durata prevista
La sclerodermia è una malattia cronica (di lunga durata). Anche se i sintomi possono andare e venire nel corso del tempo, le varie forme di questa malattia di solito durano tutta la vita. Il gonfiore della pelle che si manifesta per primo può durare alcune settimane o mesi. Segue un graduale ispessimento della pelle e altre alterazioni cutanee. Nella forma diffusa della malattia, i sintomi cutanei tendono a raggiungere il picco entro tre anni, per poi stabilizzarsi o addirittura migliorare. Se i cambiamenti cutanei si verificano più rapidamente, spesso c’è un rischio maggiore che anche gli organi interni vengano danneggiati. Nella sclerodermia limitata, i sintomi cutanei tendono a peggiorare molto lentamente per un periodo di molti anni.
Prevenzione
Non esiste un modo per prevenire la sclerodermia.
Trattamento
Attualmente non esiste un trattamento per la sclerodermia che sia efficace in modo affidabile. Per il trattamento della sclerodermia sono stati sperimentati o sono in fase di sviluppo numerosi farmaci. Tra i farmaci più comunemente prescritti per la sclerodermia vi sono:
- Micofenolato mofetile (Cellcept) e Micofenolato sodico (Myfortic). Studi recenti suggeriscono che questi farmaci possono essere particolarmente utili per i pazienti con sclerodermia che presentano un coinvolgimento polmonare.
- Anche laciclofosfamide (Cytoxan, Neosar) diminuisce l’attività del sistema immunitario e ha dimostrato di migliorare leggermente la funzionalità polmonare se usata insieme ai corticosteroidi in persone con infiammazione polmonare. I rischi associati a questo potente farmaco (tra cui infezioni, emorragie dalla vescica e un aumento del rischio di cancro) richiedono un uso altamente selettivo e strettamente monitorato.
- Iglucocorticoidi possono essere utilizzati per alleviare l’infiammazione della membrana che circonda il cuore (pericardite), l’artrite e l’infiammazione dei muscoli (miosite). Tuttavia, questi farmaci possono avere effetti collaterali anche gravi, tra cui la possibilità di aumentare la pressione sanguigna e peggiorare la funzionalità renale nelle persone affette da sclerodermia.
- Ifarmaci antinfiammatori non steroidei (FANS) possono essere utili per le infiammazioni articolari e tendinee.
- Idiuretici incoraggiano l’organismo a rilasciare i liquidi in eccesso sotto forma di urina. Sono utilizzati per alleviare il gonfiore di mani e piedi.
- L’omeprazolo (Prilosec) o i farmaci correlatipossono essere molto efficaci per il bruciore di stomaco legato alla malattia esofagea.
- Bosentan (Tracleer), Macitentan (Opsumit), Ambrisentan (Letairis), epoprostenolo (Flolan), treprostinil (Remodulin e altri), iloprost (Ventavis), selexipag (Uptravi), riociguat (Adempas), sildenafil (Revatio) e tadalafil (Adcirca) possono essere almeno in parte efficaci per l’ipertensione polmonare. A volte questi farmaci vengono utilizzati in combinazione; ad esempio, uno studio ha riscontrato un beneficio con la combinazione di ambrisentan e tadalafil. Questi farmaci possono anche migliorare i sintomi del fenomeno di Raynaud.
- Gliinibitori dell’enzima di conversione dell’angiotensina (ACE), come l’enalapril (Vasotec), il lisinopril (Prinivil o Zestril) o il captopril (Capoten), abbassano la pressione sanguigna e possono proteggere i reni nelle persone con sclerodermia.
Talvolta vengono consigliati altri farmaci immunosoppressori, tra cui metotrexato, azatioprina o rituximab. Una promettente terapia sperimentale per la malattia grave è l’immunosoppressione ad alte dosi con trattamento con cellule staminali. Quando la malattia polmonare è grave e non risponde al trattamento, può essere consigliato il trapianto di polmone.
Molti pazienti trovano sollievo dal fenomeno di Raynaud limitando l’esposizione al freddo e indossando indumenti caldi, soprattutto guanti e calze. Altri trovano che l’esercizio fisico regolare, la fisioterapia, il massaggio della pelle e le pomate idratanti aiutino i sintomi cutanei. Se la pelle secca si ulcera e si infetta, possono essere necessari degli antibiotici.
Nei casi più gravi possono essere necessari dei farmaci. Questi includono calcio-antagonisti come amlodipina (Norvasc), nifedipina (Procardia, Adalat) o diltiazem (Cardizem), idralazina (Apresoline), prazosina (Minipress), losartan (Cozaar), sildenafil (Viagra) o tadalafil (Cialis). Ognuno di questi farmaci può avere effetti collaterali che ne limitano l’uso.
In alternativa ai farmaci, alcuni pazienti scelgono il biofeedback o le iniezioni chiamate blocchi nervosi. Queste iniezioni vengono praticate in anestesia locale vicino al collo, all’ascella o alla mano e di solito vengono effettuate solo dopo che altri approcci non hanno funzionato. Le iniezioni interrompono temporaneamente o permanentemente i segnali nervosi ai vasi sanguigni. Eliminando i segnali nervosi che indicano alle arterie di restringersi, le arterie possono dilatarsi e migliorare il flusso sanguigno.
I pazienti sono invitati a non fumare e a evitare le droghe da strada e alcuni farmaci da prescrizione, tra cui beta-bloccanti, anfetamine, cocaina ed ergotamina (Gynergen e altri nomi di marca).
Quando rivolgersi a un professionista
Chiamate il vostro medico se pensate di avere episodi di fenomeno di Raynaud o altri sintomi della sclerodermia, soprattutto se siete donne in età fertile.
Prognosi
Sebbene molte persone affette da sclerodermia vivano una vita lunga e piena, il tasso di mortalità aumenta fino a otto volte per la malattia diffusa e a due volte per la malattia limitata. L’ipertensione polmonare e la malattia cutanea diffusa sono fattori di rischio per una prognosi sfavorevole. Tuttavia, la longevità di questa malattia sembra migliorare nel tempo. La sua rarità e variabilità rendono difficile prevedere con precisione la prognosi di un individuo affetto da sclerodermia.
