Che cos’è?
Nella diverticolosi si sviluppano piccole sacche che fuoriescono da punti deboli delle pareti del colon, in genere nella parte del colon chiamata colon sigmoideo, sul lato sinistro dell’addome. Queste piccole sacche, simili a palloncini, sono chiamate diverticoli.
La condizione è più diffusa con l’avanzare dell’età. Ad esempio, si stima che la metà delle persone negli Stati Uniti di età compresa tra i 60 e gli 80 anni abbia la diverticolosi, ma solo una persona su 10 la sviluppa entro i 40 anni. È ugualmente comune nelle donne e negli uomini.
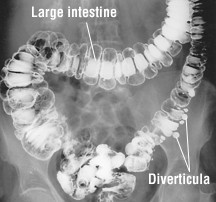
Se i diverticoli si infiammano o si infettano, la condizione si chiama diverticolite.
La diverticolite può portare a complicazioni gravi come ascesso, perforazione, blocco intestinale dovuto a cicatrici interne o fistola, che è un collegamento anomalo tra due organi. Una complicazione rara ma pericolosa per la vita, chiamata peritonite, può verificarsi quando i diverticoli si rompono, facendo fuoriuscire l’infezione nella cavità addominale.
I sintomi
La maggior parte delle persone affette da diverticolosi non presenta alcun sintomo, ma alcune presentano lievi crampi, costipazione o gonfiore. La diverticolite provoca sintomi più gravi, tra cui uno qualsiasi dei seguenti, ma in particolare i primi due:
-
Dolore addominale costante
-
Tenerezza alla pressione nella parte inferiore dell’addome, soprattutto sul lato sinistro
-
Febbre
-
Nausea
-
Vomito
-
Brividi
-
Crampi
-
Cambiamento delle abitudini intestinali (stitichezza o diarrea)
-
Dolore più acuto con la respirazione o con movimenti bruschi come camminare.
Nelle persone affette da diverticolosi può verificarsi un’emorragia intestinale inferiore. La perdita di sangue può causare debolezza e vertigini.
Diagnosi
La condizione è più diffusa con l’avanzare dell’età. Ad esempio, si stima che la metà delle persone negli Stati Uniti di età compresa tra i 60 e gli 80 anni abbia la diverticolosi, ma solo una persona su 10 la sviluppa entro i 40 anni. È ugualmente comune nelle donne e negli uomini. Tuttavia, a meno che non ci si sottoponga a una colonscopia, a una TAC dell’addome o a un clistere di bario, non se ne conosce l’esistenza.
D’altra parte, la diverticolite provoca quasi sempre dei sintomi. Il medico chiederà informazioni sull’anamnesi, sulle abitudini intestinali e sulla dieta ed effettuerà un esame fisico. Il medico premerà sull’addome per verificare l’eventuale presenza di dolori.
In base alla localizzazione dei sintomi e alla localizzazione del dolore e della tensione addominale, il medico potrebbe essere in grado di formulare la diagnosi senza ulteriori esami. Se il medico non è sicuro o teme che si tratti di un ascesso o di un’altra complicazione, probabilmente ordinerà ulteriori studi. Questi di solito includono esami del sangue per individuare eventuali segni di infezione e una tomografia computerizzata (TC) addominale.
L’emorragia intestinale inferiore è comunemente causata dalla rottura di un vaso sanguigno all’interno di un diverticolo. Tuttavia, spesso è molto difficile identificare l’esatta sede del sanguinamento, anche con la colonscopia.
Durata prevista
I diverticoli non scompaiono a meno che la sezione del colon non venga rimossa chirurgicamente. La diverticolosi è una condizione che dura tutta la vita e che può essere gestita, principalmente con aggiustamenti della dieta.
I sintomi della diverticolite o del sanguinamento da diverticolosi possono attenuarsi entro pochi giorni dal trattamento, possono continuare o peggiorare in caso di malattia grave o di complicazioni.
Prevenzione
Le persone la cui dieta contiene grandi quantità di fibre hanno meno probabilità di sviluppare la malattia diverticolare. L’apporto giornaliero di fibre raccomandato è di almeno 20 grammi al giorno, ma un obiettivo più salutare è di 35 grammi di fibre al giorno, preferibilmente da frutta, verdura e cereali. Il medico può anche consigliare la crusca non trasformata o un prodotto a base di fibre. È importante aumentare gradualmente l’assunzione di fibre e bere più acqua per aumentare la massa dei movimenti intestinali, riducendo così la pressione all’interno dell’intestino.
Anche l’attività fisica può ridurre il rischio di diverticolosi. In passato molti medici raccomandavano alle persone affette da diverticolosi di evitare il consumo di noci, popcorn e alimenti con semi. Non è stato dimostrato che questa restrizione sia in grado di prevenire la diverticolite.
Il trattamento
L’unico trattamento possibile per la diverticolosi è l’aumento delle fibre nella dieta. Le fibre non guariscono i diverticoli esistenti, ma possono impedirne la formazione.
Se i sintomi della diverticolite sono lievi, il medico può consigliare un breve periodo di osservazione senza antibiotici. Non esistono raccomandazioni dietetiche specifiche, ma molti medici suggeriscono una dieta a basso contenuto di fibre fino alla risoluzione dei sintomi. Se la diagnosi è incerta, di solito viene ordinata una TAC addominale. A seconda dei risultati, il medico può decidere se effettuare un trattamento a domicilio con antibiotici orali o un trattamento con antibiotici per via endovenosa (IV) a casa o in ospedale.
Se la febbre e il dolore continuano, è possibile che si stia sviluppando una diverticolite complicata, ad esempio un ascesso può svilupparsi quando un diverticolo si perfora (si forma un foro). Un ascesso è una raccolta di pus. Un chirurgo aiuterà il medico a pianificare il passo successivo: drenaggio o intervento chirurgico. La scelta dipende dall’entità del problema e dallo stato di salute generale del paziente. Il drenaggio significa che il chirurgo rimuove il pus.
L’intervento chirurgico può essere necessario anche durante la degenza ospedaliera per trattare un episodio particolarmente grave di diverticolite. L’intervento chirurgico d’urgenza è necessario se l’ascesso si apre e causa la peritonite, la più grave complicanza potenziale della diverticolite. La peritonite richiede la riparazione chirurgica e l’assunzione di antibiotici per via endovenosa.
In caso di emorragie persistenti o ricorrenti dovute alla diverticolosi, l’intervento chirurgico può essere l’unica opzione.
L’intervento più comune, noto come resezione del colon, prevede la rimozione della parte del colon che contiene i diverticoli sanguinanti e la riattazione delle estremità.
Quando viene eseguita in situazioni di emergenza, la resezione del colon è spesso eseguita in due fasi. In primo luogo, viene rimossa una sezione del colon, ma a causa di un’infezione non è sicuro ricongiungere le estremità. Il chirurgo crea invece un foro temporaneo, o stoma, nell’addome e vi collega il colon, una procedura chiamata colostomia. Un sacchetto viene collegato per raccogliere le feci. In seguito, viene eseguito un secondo intervento per ricollegare l’estremità del colon e rimuovere la colostomia.
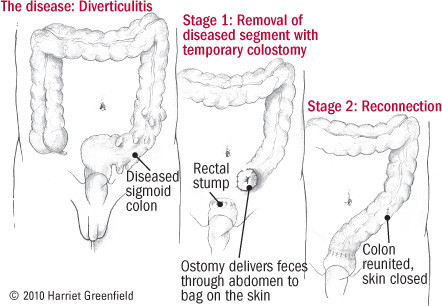
Dopo un trattamento efficace della diverticolite, il medico di solito consiglia una dieta ad alto contenuto di fibre. In seguito, potrebbe essere necessario sottoporsi a una procedura chiamata colonscopia, che consiste in un esame interno del colon.
In generale, l’intervento chirurgico non è raccomandato dopo uno o anche due attacchi senza complicazioni. Tuttavia, di solito è consigliato dopo un terzo episodio che si verifica nella stessa posizione all’interno del colon.
Episodi ripetuti di diverticolite possono portare a cicatrici interne e a un restringimento del colon, che può richiedere un intervento chirurgico per rimuovere un pezzo di colon.
Quando rivolgersi a un professionista
Chiamare il medico se il dolore addominale in un punto dura più di qualche ora, soprattutto se peggiora o è accompagnato da febbre.
Prognosi
Con un trattamento adeguato e una dieta ricca di fibre, le prospettive per le persone affette da diverticolosi e diverticolite non complicata sono eccellenti. La maggior parte delle persone affette da diverticolosi non presenta mai sintomi.
Le persone affette da diverticolite di solito migliorano entro due o quattro giorni dall’inizio del trattamento. Oltre l’85% dei pazienti guarisce con riposo a letto, dieta liquida, con o senza antibiotici. La maggior parte non ha mai un secondo episodio di diverticolite.
La prognosi varia se si sviluppano complicazioni ed è particolarmente grave in caso di peritonite.
Circa il 90% delle persone sottoposte a resezione del colon non presenta sintomi di ritorno dopo l’intervento.
