Che cos’è?
L’artrite reumatoide è una malattia infiammatoria cronica (di lunga durata) che provoca dolore, rigidità, calore, arrossamento e gonfiore alle articolazioni. Con il tempo, le articolazioni colpite possono diventare deformi, disallineate e danneggiate. Il tessuto che riveste l’articolazione può diventare spesso e, diffondendosi, può consumare i legamenti, la cartilagine e le ossa circostanti. L’artrite reumatoide di solito si manifesta in modo simmetrico, il che significa che se un ginocchio o una mano ne sono affetti, di solito lo sono anche gli altri.
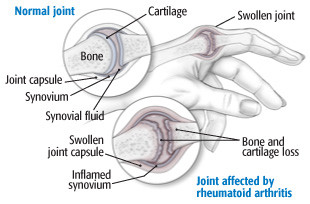
La causa dell’artrite reumatoide è sconosciuta, anche se sembra essere una malattia autoimmune. Quando il sistema immunitario dell’organismo non funziona come dovrebbe, i globuli bianchi che normalmente attaccano i batteri o i virus attaccano invece i tessuti sani – in questo caso la sinovia, o tessuto articolare. Quando la membrana sinoviale (il sottile strato di cellule che riveste l’articolazione) si infiamma, vengono rilasciati degli enzimi. Con il tempo, questi enzimi e alcune cellule immunitarie danneggiano la cartilagine, le ossa, i tendini e i legamenti vicini all’articolazione.
Alcune ricerche suggeriscono che sia un virus a scatenare questa risposta immunitaria errata. Tuttavia, non esistono ancora prove convincenti che un virus sia la causa dell’artrite reumatoide. Allo stesso tempo, sembra che alcune persone abbiano maggiori probabilità di contrarre la malattia a causa della loro genetica. Anche i fattori ambientali possono essere importanti. Ad esempio, il fumo è un fattore di rischio per l’artrite reumatoide.
L’artrite reumatoide, la forma più invalidante di artrite, colpisce generalmente più di un’articolazione alla volta. Le articolazioni più comunemente colpite sono quelle delle mani, dei polsi, dei piedi, delle caviglie, dei gomiti, delle spalle, delle anche, delle ginocchia e del collo. L’artrite reumatoide può causare articolazioni allentate e deformate, perdita di mobilità e diminuzione della forza. Può anche causare grumi indolori delle dimensioni di un pisello o di una ghianda, chiamati noduli reumatoidi. Questi si sviluppano sotto la pelle, soprattutto intorno al gomito o sotto le dita dei piedi.
In genere, il dolore dell’artrite reumatoide è descritto come un dolore sordo, simile a quello di un mal di testa o di un mal di denti. Il dolore è tipicamente peggiore al mattino. Non è raro avere da 30 minuti a un’ora o più di rigidità mattutina. Nei giorni in cui la malattia è più attiva, si possono avvertire affaticamento, perdita di appetito, febbre di basso grado, sudorazione e difficoltà a dormire.
Poiché l’artrite reumatoide è una malattia sistemica (cioè può colpire l’intero organismo), è possibile che si verifichi un’infiammazione anche in altre aree, come il cuore, i polmoni o gli occhi. I sintomi variano da persona a persona e anche in una stessa persona nel corso del tempo. Le persone affette da forme lievi della malattia sono infastidite da dolore e rigidità, ma potrebbero non subire alcun danno articolare. Per altre persone, il danno si manifesta precocemente e richiede un trattamento medico e chirurgico aggressivo. Le persone affette da artrite reumatoide possono notare peggioramenti e miglioramenti senza un motivo apparente. Sebbene questa malattia colpisca più spesso persone di età compresa tra i 20 e i 50 anni, può colpire anche bambini e anziani. Degli 1,5 milioni di persone affette da artrite reumatoide negli Stati Uniti, almeno il 75% sono donne.
I sintomi
I sintomi includono:
- Dolore, gonfiore, limitazione dei movimenti, calore e tensione intorno alle articolazioni colpite, che più comunemente includono mani e polsi, piedi e caviglie, gomiti, spalle, collo, ginocchia e fianchi, di solito in modo simmetrico. Nel tempo, le articolazioni possono sviluppare deformità.
- Stanchezza, indolenzimento, rigidità e dolori, soprattutto al mattino e al pomeriggio (descritti come rigidità mattutina e stanchezza pomeridiana)
- Grumi o noduli reumatoidi sotto la pelle
- Perdita di peso
- Febbre e sudorazione di basso grado
- Difficoltà a dormire
- Debolezza e perdita di mobilità
- Depressione
Diagnosi
Il medico chiederà informazioni sui sintomi e sull’anamnesi e vi visiterà. Potrebbe anche sottoporvi a un esame del sangue. Un anticorpo anomalo, chiamato fattore reumatoide (RF), si trova nel sangue del 60-70% dei pazienti con artrite reumatoide. Tuttavia, avere il fattore reumatoide non significa necessariamente avere l’artrite reumatoide. Molte persone che non hanno l’artrite reumatoide possono avere RF nel sangue.
Un altro anticorpo, chiamato peptide anticiclico citrullinato (anti-CCP), è presente in circa il 65% delle persone con artrite reumatoide, ma è un indicatore più specifico dell’artrite reumatoide: poche persone senza artrite reumatoide hanno questo anticorpo. Pur essendo più specifica, la diagnosi di artrite reumatoide non può basarsi solo su un esame del sangue positivo per gli anti-CCP. Possono essere eseguiti altri esami del sangue per cercare altre cause di dolore articolare.
Anche se le radiografie possono essere normali nelle prime settimane o mesi di malattia, alla fine possono comparire danni articolari (chiamati erosioni). La risonanza magnetica o l’ecografia possono mostrare segni di infiammazione articolare prima delle radiografie.
Potreste aver sentito parlare di una lista di controllo dei sintomi (chiamata criteri) per diagnosticare l’artrite reumatoide. Sebbene molti medici utilizzino questa lista di controllo come guida, è importante sapere che alcuni pazienti con artrite reumatoide non presentano molti dei sintomi della lista, soprattutto se la loro malattia è lieve. Inoltre, alcune persone con altre forme di artrite possono soddisfare i criteri dell’artrite reumatoide.
La diagnosi di artrite reumatoide si basa principalmente sull’esperienza e sul giudizio del medico e si fonda sul “quadro generale” dei sintomi, degli esami e dei risultati dei test.
Durata prevista
La maggior parte delle persone affette da artrite reumatoide presenta sintomi cronici (di lunga durata). Si verificano periodi in cui i sintomi peggiorano, chiamati flare-up, e periodi in cui i sintomi migliorano. Raramente, i sintomi e i segni della malattia scompaiono, chiamandosi remissione.
Prevenzione
Non esiste un modo per prevenire l’artrite reumatoide. Tuttavia, il fumo è un fattore di rischio per l’artrite reumatoide. Si tratta quindi di un motivo in più per non fumare.
Il trattamento
Il trattamento dell’artrite reumatoide è migliorato notevolmente negli ultimi 50 anni. Un approccio completo che combina farmaci, riposo bilanciato da esercizio fisico, modifiche dello stile di vita e talvolta interventi chirurgici, può aiutare molte persone a condurre una vita normale. Gli obiettivi più importanti nel trattamento dell’artrite reumatoide sono il mantenimento della capacità di movimento e di funzionamento, la riduzione del dolore e la prevenzione di danni articolari futuri. La diagnosi e il trattamento precoci sono essenziali. Se si riesce a controllare la malattia subito dopo l’inizio dei sintomi, i risultati a lungo termine tendono a essere buoni e la qualità e la durata della vita possono essere normali. I trattamenti stessi possono causare problemi. Insieme al vostro medico dovrete valutare i rischi e i benefici di qualsiasi farmaco o altro trattamento disponibile per questa malattia.
Farmaci
Alcuni farmaci alleviano i sintomi dell’artrite reumatoide (come il dolore e il gonfiore), mentre altri farmaci rallentano la progressione della malattia.
I farmaci antinfiammatori non steroidei (FANS), tra cui l’aspirina da banco, l’ibuprofene (Motrin e altri nomi di marca) e il naprossene (Aleve, Naprosyn), o i FANS soggetti a prescrizione medica possono contribuire ad alleviare i sintomi. Gli effetti collaterali si verificano in una minoranza di pazienti. Questi includono disturbi di stomaco, ulcere, riduzione della funzionalità renale o reazioni allergiche.
I FANS più recenti, come il celecoxib (Celebrex), possono fornire gli stessi benefici sull’artrite dei farmaci più vecchi, ma con un minor rischio di ulcere. Tuttavia, il rischio di ulcere non è nullo. Uno studio ha dimostrato che nelle persone a più alto rischio (quelle con un’ulcera sanguinante recente), fino al 10% dei pazienti trattati con celecoxib ha sviluppato una nuova ulcera. Inoltre, il rischio era simile per questi pazienti ad alto rischio che assumevano celecoxib e per quelli che assumevano un agente più vecchio (diclofenac) combinato con il bloccante acido omeprazolo. I soggetti che assumono celecoxib possono anche avere un rischio maggiore di problemi cardiovascolari (come l’infarto) rispetto a quelli che assumono altri FANS.
Altri antidolorifici, come l’acetaminofene (Tylenol) o il tramadolo (Ultram), possono fornire sollievo dal dolore se assunti con o senza un FANS.
I corticosteroidi, come il prednisone (Deltasone e altri nomi di marca), riducono l’infiammazione. Tuttavia, hanno pochi benefici duraturi e comportano un lungo elenco di effetti collaterali preoccupanti, come la facilità di formazione di lividi, l’assottigliamento delle ossa, la cataratta, l’aumento di peso, il viso gonfio, il diabete e l’ipertensione, tra gli altri. Se si utilizzano i corticosteroidi, è bene seguire attentamente le raccomandazioni del medico. Il medico può prescrivere un corticosteroide per alleviare le riacutizzazioni occasionali e poi sospendere gradualmente il farmaco. L’interruzione improvvisa della terapia con corticosteroidi può essere pericolosa.
I farmaci antireumatici modificanti la malattia (chiamati DMARD, farmaci di seconda linea o terapia remissiva) sembrano rallentare o arrestare la progressione dell’artrite reumatoide alterando la funzione del sistema immunitario dell’organismo. La maggior parte degli esperti raccomanda a tutte le persone affette da artrite reumatoide di assumere un DMARD subito dopo la diagnosi per ridurre le probabilità di danni alle articolazioni. Questi farmaci richiedono un certo tempo per iniziare a funzionare. Poiché questi farmaci richiedono un certo tempo per iniziare ad agire, il medico probabilmente consiglierà di assumere un FANS, un corticosteroide o entrambi durante le prime settimane o mesi di trattamento con un DMARD.
Questi farmaci includono metotrexato (Folex, Methotrexate LPF, Rheumatrex), idrossiclorochina (Plaquenil), leflunomide (Arava) o sulfasalazina (Azulfidine). Il trattamento prevede comunemente il metotrexato come scelta iniziale, ma spesso vengono prescritte combinazioni di questi farmaci (ad esempio, metotrexato, idrossiclorochina e sulfasalazina). Ognuno di questi farmaci comporta un piccolo rischio di effetti collaterali gravi. I medici li esamineranno con voi.
I farmaci più recenti, chiamati “biologici”, comprendono:
- abatacept (Orencia)
- adalimumab (Humira)
- certolizumab (Cimzia)
- etanercept (Enbrel)
- golimumab (Simponi)
- infliximab (Remicade)
- rituximab (Rituxan)
- sarilumab (Kevzara)
- tocilizumab (Actemra)
Questi farmaci sono disponibili solo per iniezione. Possono essere molto efficaci, ma molti pazienti migliorano con farmaci più vecchi che sono molto meno costosi (e molte compagnie di assicurazione sanitaria non coprono i biologici prima di aver provato i farmaci più vecchi), quindi la maggior parte dei medici raccomanda prima i trattamenti più vecchi.
I farmaci più recenti, baricitinib (Olumiant), tofacitinib (Xeljanz) e upadacitinib (Rinvoq) non sono agenti biologici, ma sono chiamati “inibitori della Janus chinasi (JAK)” perché bloccano un enzima (Janus chinasi) coinvolto nell’infiammazione. Questi farmaci offrono ai pazienti un’altra opzione di trattamento e, pur essendo piuttosto costosi, hanno un vantaggio rispetto agli altri farmaci più recenti: sono disponibili in forma di pillola.
Un altro farmaco per l’artrite reumatoide è l’anakinra (Kineret), un farmaco iniettabile che sembra essere solo modestamente efficace, ma può essere un’opzione ragionevole se altri trattamenti hanno fallito. Altre terapie includono minociclina (Minocin), azatioprina (Imuran), ciclosporina (Neoral, Sandimmune), oro e penicillamina (Cuprimine, Depen). Tuttavia, questi trattamenti sono utilizzati molto meno spesso perché la maggior parte degli esperti ritiene che non siano altrettanto efficaci o sicuri.
Poiché i farmaci più recenti sono stati generalmente studiati solo su persone selezionate, spesso le più sane, possono avere effetti collaterali non ancora ben conosciuti. Ad esempio, alcuni studi hanno rilevato che la tubercolosi, sebbene rara, era più comune del previsto tra coloro che ricevevano un trattamento con alcuni agenti biologici. Queste scoperte hanno portato a nuove raccomandazioni sulle modalità di screening dei pazienti prima dell’inizio del trattamento.
Dieta, esercizio fisico e servizi di riabilitazione
Trovare un equilibrio tra riposo ed esercizio fisico è fondamentale per gestire l’artrite reumatoide. Quando i sintomi si manifestano, cioè quando le articolazioni sono dolenti, calde e gonfie, è bene prendersela comoda e riposare. Potete continuare a fare esercizi di movimento per mantenere le articolazioni mobili, ma fate attenzione a non affaticarvi e a non aggravare le articolazioni. Evitate di camminare inutilmente, di fare lavori domestici o altre attività. Quando le articolazioni si sentono meglio e gli altri sintomi, come la stanchezza e la rigidità mattutina, sono meno evidenti, aumentate l’attività. Gli esercizi con carico di peso, come camminare e sollevare pesi, possono rafforzare i muscoli indeboliti senza rischiare di danneggiare ulteriormente le articolazioni. Se l’esercizio fisico provoca più dolore o gonfiore articolare, riducetelo un po’.
Nonostante le numerose affermazioni, non esistono cambiamenti nella dieta, integratori, erbe o altre terapie alternative che migliorino i sintomi dell’artrite reumatoide per un lungo periodo di tempo. Tuttavia, una dieta che aiuti a perdere peso in eccesso può essere utile per le articolazioni portanti colpite dall’artrite reumatoide.
L’artrite reumatoide comporta spesso la necessità di prestare particolare attenzione al modo in cui ci si muove. Un terapista occupazionale o un fisioterapista possono offrire suggerimenti e indicazioni per gestire le attività ordinarie in casa e al lavoro. Inoltre, un terapista può fornire dispositivi speciali che possono aiutare a risparmiare energia e a proteggere le articolazioni durante le attività quotidiane. Una stecca, un tutore, un’imbragatura o un bendaggio Ace da indossare quando le articolazioni sono particolarmente delicate possono alleviare la pressione sulle articolazioni e proteggerle da eventuali lesioni. Un podologo può fornire inserti nelle scarpe (ortesi) o addirittura suggerire un intervento chirurgico per migliorare il dolore e la funzionalità dei piedi artritici.
L’intervento chirurgico
In alcuni casi è necessario un intervento chirurgico per rimuovere il tessuto infiammato o per ricostruire o sostituire l’articolazione interessata. Quando l’artrite reumatoide causa una distruzione e un dolore significativi nell’anca o nel ginocchio, l’artroplastica, una procedura chirurgica per sostituire l’articolazione, può essere un’opzione efficace. Poiché l’artrite reumatoide può causare danni ai tendini, soprattutto nella mano e nel polso, può essere consigliata la riparazione chirurgica dei tendini.
Quando rivolgersi a un professionista
Avvisate il medico se avvertite uno dei seguenti sintomi:
- Dolore, rigidità, calore, arrossamento o gonfiore alle articolazioni (del polso, delle dita, del collo, delle spalle, dei gomiti, delle anche, delle ginocchia, delle caviglie e dei piedi), soprattutto se i sintomi sono prolungati
- Stanchezza
- Febbre inspiegabile
- Dolore o rigidità al mattino (di durata superiore a 30 minuti)
Prognosi
Un trattamento precoce ed efficace può aiutare a vivere bene con l’artrite reumatoide, anche se la gravità della malattia e la risposta alla terapia sono molto variabili.
