Che cos’è?
La sindrome da anticorpi antifosfolipidi (APS) è una condizione definita dalla presenza di anticorpi anomali e dalla tendenza a formare coaguli di sangue o ad avere aborti spontanei.
Le persone affette dalla sindrome da anticorpi antifosfolipidi producono anticorpi che interagiscono con alcune proteine del sangue. Questo fa sì che il sangue si coaguli più del normale. Gli anticorpi antifosfolipidi più comunemente misurati includono il lupus anticoagulant e gli anticorpi contro la cardiolipina o la beta-2 glicoproteina.
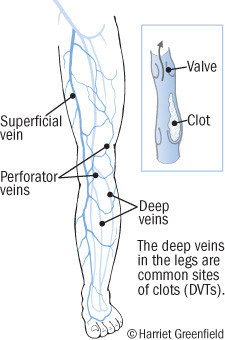
I coaguli di sangue si formano spesso nelle vene delle gambe. I coaguli possono formarsi anche nelle arterie. I coaguli di sangue possono verificarsi in qualsiasi organo, ma tendono a favorire i polmoni, il cervello, i reni, il cuore e la pelle.
Esistono due tipi di APS: primaria e secondaria. Le persone con APS primaria non hanno alcuna condizione associata. La forma secondaria è associata a un altro disturbo immunitario, come il lupus, a un’infezione o, raramente, all’uso di un farmaco (come la clorpromazina o la procainamide).
Una persona può essere sottoposta a un esame del sangue che rileva gli anticorpi antifosfolipidi. Questo non significa necessariamente che sia affetto da APS o che svilupperà i sintomi o i problemi dell’APS.
I sintomi
I sintomi dell’APS possono essere i seguenti:
- Sistema nervoso.L’APS può causare:
In una forma di APS chiamata sindrome di Sneddon, le persone hanno ictus ripetuti. Inoltre, presentano una screziatura della pelle di colore viola e bianco.
Alcune persone con APS sviluppano una sindrome simile alla sclerosi multipla. Possono presentare
-
- Ictus
- Discorso confuso
- Difficoltà a comprendere o formare le parole
- Cambiamento della visione
- Debolezza su un lato del corpo
- Movimenti involontari a scatti delle braccia o delle gambe
- Demenza
- Emicrania
- Altri problemi del sistema nervoso
- Ictus
- Difficoltà a urinare
- Difficoltà a camminare
- Visione doppia
- Intorpidimento
-
Cuore e vasi sanguigni.L’APS può portare a:
- Attacchi di cuore (fino al 20% delle persone più giovani che hanno un attacco di cuore hanno anticorpi antifosfolipidi)
- Problemi alle valvole cardiache che possono simulare un’endocardite batterica
- Coaguli di sangue nelle camere superiori del cuore
- Trombosi venosa profonda (coagulo di sangue in una vena) che può provocare dolore e gonfiore a una gamba o a un braccio; questi coaguli possono arrivare ai polmoni (vedi sotto) e causare difficoltà respiratorie o addirittura la morte
- Attacchi di cuore (fino al 20% delle persone più giovani che hanno un attacco di cuore hanno anticorpi antifosfolipidi)
- Cellule del sangue.Alcune persone affette da una condizione chiamata porpora trombocitopenica immune (ITP) presentano anticorpi antifosfolipidi. Il problema principale della ITP è la scarsità di piastrine, le cellule del sangue che favoriscono la formazione di coaguli e impediscono un’eccessiva emorragia. Con il tempo, alcune persone affette da ITP sviluppano l’APS. Le persone con ITP e APS possono avere problemi di coagulazione ed emorragia eccessiva.
Inoltre, i globuli rossi possono rompersi in modo anomalo. Questo può causare affaticamento, vertigini e pelle pallida. Questo fenomeno è più comune nelle persone con lupus e APS secondaria.
- Polmoni.Possono verificarsi coaguli di sangue nei polmoni:
Coaguli ripetuti possono causare un’elevata pressione nei vasi sanguigni intorno ai polmoni. Questo può causare una costante mancanza di fiato.
-
- Dolore al petto
- Respiro corto
- Respirazione rapida
-
Gastrointestinale.L’APS può influenzare l’apporto di sangue all’intestino, causando un’insufficienza di sangue:
- Dolore addominale
- Febbre
- Sangue nelle feci
L’APS può causare una condizione chiamata sindrome di Budd-Chiari. In questa sindrome, un coagulo di sangue impedisce al sangue di uscire dal fegato. La persona può manifestare
- Nausea
- Vomito
- Ittero (pelle gialla)
- Urine scure
- Feci pallide
- Gonfiore dell’addome
- Reni.I coaguli di sangue che colpiscono i reni possono causare danni ai reni e sangue nelle urine.
-
Pelle.L’APS può causare:
- Macchie viola e bianche sulla pelle
- Piaghe ripetute (ulcere)
- Protuberanze ripetute (noduli)
- Morte del tessuto della punta delle dita (cancrena)
- Occhi.Le vene o le arterie della retina possono essere colpite. Questo può causare l’offuscamento o la perdita della vista.
- Gravidanza.
L’APS può causare problemi alla donna incinta, come ictus o coaguli di sangue nei polmoni.
L’APS può essere associata a una sindrome della gravidanza nota come HELLP. HELLP significahemolisi (rottura dei globuli rossi),elevatoltest del fegato elow platelette.
Inoltre, l’APS può essere complicata da:
-
- Aborto spontaneo ricorrente, che può verificarsi all’inizio o alla fine della gravidanza
- Separazione parziale o completa della placenta dall’utero prima della nascita del bambino
- Una placenta piccola
- Nascita prematura
Diagnosi
Molti dei sintomi che si manifestano con l’APS sono comuni anche in assenza della patologia. Non significano necessariamente che l’APS sia la causa.
Tuttavia, il medico può ordinare esami per rilevare gli anticorpi associati all’APS quando:
- Si verificano coaguli di sangue o aborti spontanei senza motivo apparente
- Una persona giovane ha un attacco di cuore o un ictus
Le persone con anticorpi antifosfolipidi possono avere un test di screening positivo per la sifilide anche se non hanno la malattia. Fortunatamente, sono disponibili test di conferma per escludere l’infezione da sifilide in una persona con anticorpi antifosfolipidi.
Durata prevista
Alcune persone con APS continuano ad avere sintomi saltuari per tutta la vita. Altre migliorano senza ripetere gli episodi.
Alcune persone perdono addirittura gli anticorpi associati alla sindrome. Questo può accadere con l’APS primaria. Ma è particolarmente comune:
- Dopo un’infezione virale
- Nelle donne che hanno avuto una recente gravidanza
- Quando un farmaco sospettato di essere associato all’APS non viene più utilizzato
Prevenzione
Non è noto un modo affidabile per prevenire l’APS, anche se la vaccinazione per le infezioni virali (compresa l’influenza) potrebbe ridurre il rischio di APS scatenata da un’infezione virale. Tuttavia, i cambiamenti nello stile di vita possono ridurre la probabilità di coaguli di sangue.
Per ridurre il rischio di coaguli di sangue
- Smettere di fumare
- Aumentare l’attività fisica
- Evitare i farmaci (se possibile) che si sospetta possano aumentare il rischio di coaguli di sangue o causare l’APS; discuterne con il medico prima di sospendere qualsiasi farmaco
Trattamento
Se si è affetti da anticorpi antifosfolipidi ma non si sono verificati coaguli di sangue o un aborto spontaneo, il medico può consigliare l’assunzione quotidiana di un’aspirina a basso dosaggio. Tuttavia, l’aspirina può aumentare il rischio di emorragie o di problemi allo stomaco. Insieme al vostro medico dovrete stabilire se i benefici incerti valgono i rischi per voi.
Per le persone con una storia di coaguli di sangue come parte dell’APS, i medici prescrivono di solito un potente anticoagulante chiamato warfarin (Coumadin). Questo farmaco viene solitamente assunto per tutta la vita. Le persone che assumono warfarin devono sottoporsi regolarmente a esami del sangue. Infatti, se il sangue è troppo sottile, aumenta il rischio di emorragie. Se non è abbastanza sottile, la coagulazione è più probabile. Altri anticoagulanti (tra cui dabigatran, apixaban e rivaroxaban) sembrano essere meno efficaci del warfarin.
Un altro anticoagulante comunemente usato è l’eparina. Può essere utilizzato prima di iniziare a prendere il warfarin. L’eparina viene utilizzata anche per le donne in gravidanza, perché il warfarin non è sicuro per il feto in via di sviluppo. L’eparina è disponibile solo sotto forma di iniezione.
Una donna affetta da APS che sta cercando di rimanere incinta dopo ripetuti aborti spontanei può aumentare le probabilità di successo della gravidanza sottoponendosi a iniezioni di eparina e assumendo aspirina a basso dosaggio. Il trattamento deve iniziare non appena si scopre la gravidanza. Continua fino a poco prima del parto.
Altri farmaci possono essere raccomandati per i casi avanzati di APS:
- Steroidi
- Farmaci immunosoppressori
- Farmaci antiglobuline
- Scambio di plasma (una procedura di filtraggio del sangue)
- Farmaci statinici
- Idrossiclorochina
Tuttavia, i benefici di questi farmaci come trattamento primario non sono stati dimostrati, ma possono essere aggiunti ad altri trattamenti (come il warfarin) se la condizione è stata difficile da trattare.
Quando rivolgersi a un professionista
Contattare un medico in presenza di sintomi di APS, come gonfiore inspiegabile alle gambe o mancanza di respiro. Chiamare il medico se si è affetti da APS e si desidera una gravidanza.
Prognosi
Le persone affette da APS primaria conducono generalmente una vita normale e sana con l’aiuto di farmaci e cambiamenti nello stile di vita.
Le persone con APS secondaria hanno generalmente una prognosi simile. Tuttavia, le loro malattie e la loro durata di vita possono essere influenzate da condizioni associate. L’APS associata a infezioni o all’uso di farmaci può essere temporanea e risolversi quando l’infezione si attenua o il farmaco viene sospeso.
Alcune persone con APS hanno coaguli di sangue ripetuti nonostante i migliori trattamenti. Si parla di sindrome catastrofica da anticorpi antifosfolipidi, una condizione che, come suggerisce il nome, può essere fatale.
