Di cosa si tratta?
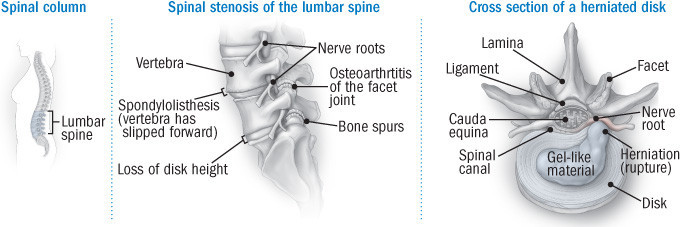
I dischi della colonna vertebrale, chiamati dischi intervertebrali, sono strutture sottili e oblunghe che fungono da cuscinetto tra le ossa della schiena (vertebre). Ogni disco è costituito da un nucleo di gel morbido circondato da un guscio esterno duro e fibroso. Questa struttura permette al disco di essere abbastanza solido da mantenere lo spazio tra le vertebre, ma abbastanza morbido da comprimersi quando la colonna vertebrale si flette durante i piegamenti, le inclinazioni e le rotazioni laterali.
In alcune persone, per lo più adulti di mezza età, il guscio esterno del disco sviluppa un’area di debolezza o una piccola lacerazione. In questo caso, una parte del nucleo interno morbido del disco può uscire dalla sua posizione normale (ernia), producendo una condizione chiamata ernia del disco.
Se l’ernia del disco preme sui nervi del canale spinale vicino, può causare una serie di sintomi legati ai nervi, tra cui dolore, intorpidimento e debolezza muscolare. Nei casi più gravi, un’ernia del disco può comprimere i nervi che controllano l’intestino e la vescica, causando incontinenza urinaria e perdita del controllo intestinale.
Gli scienziati non comprendono appieno il motivo dell’ernia del disco. La maggior parte delle teorie attribuisce questa condizione a una combinazione dei seguenti fattori:
-
Invecchiamento del disco – L’ernia del disco è rara nei giovani, ma è comune tra le persone di età compresa tra i 35 e i 55 anni. Tra tutti i fattori responsabili dell’ernia del disco, l’invecchiamento è probabilmente il più importante. Con l’età, l’involucro esterno del disco sembra degenerare lentamente, forse a causa di decenni di postura eretta e flessione della schiena.
-
Fattori genetici – In alcune famiglie, diversi parenti stretti soffrono di ernia del disco, mentre altre famiglie non sono affatto colpite. Se la patologia è presente in una famiglia, può avere un esordio insolitamente precoce, colpendo anche persone di età inferiore ai 21 anni. Gli studi stanno iniziando a identificare i geni specifici legati alle forme ereditarie di malattia del disco.
-
Fattori di rischio individuali – Il rischio di ernia del disco può aumentare se si svolge un lavoro o uno sport che comporta un sollevamento pesante o una torsione o flessione eccessiva.
Esistono tre aree distinte della colonna vertebrale in cui può verificarsi un’ernia del disco:
-
L’area cervicale tra le vertebre del collo
-
L’area toracica tra le vertebre della parte superiore della schiena, vicino alle costole
-
La zona lombare tra le vertebre della parte bassa della schiena, sopra il bacino
L’ernia del disco è più frequente nelle regioni lombare e cervicale. L’ernia del disco è relativamente rara nella regione toracica, dove rappresenta solo 1 su 200-400 ernie del disco.
I sintomi
Il primo sintomo di un’ernia del disco è solitamente il dolore alla schiena nella zona del disco interessato. Alcuni ricercatori ritengono che questo dolore sia il segnale che il robusto involucro esterno del disco è stato danneggiato o indebolito, non necessariamente che il nucleo interno si è erniato. Se il nucleo interno si ernia e preme su un nervo vicino, i sintomi che ne derivano variano a seconda della posizione dell’ernia del disco:
-
Nella regione cervicale – Si può avvertire dolore al collo, alla spalla, alla scapola, al braccio o al torace, insieme a intorpidimento o debolezza del braccio o delle dita. Se il dolore è localizzato al petto e al braccio, può simulare il dolore toracico di una malattia cardiaca. Occasionalmente, possono verificarsi minzione frequente e mal di testa.
-
Nella regione toracica – I sintomi tendono a essere vaghi, fuorvianti e di lunga durata. Possono essere presenti dolori alla parte superiore della schiena, alla parte inferiore della schiena, al torace, all’addome o alle gambe, insieme a debolezza e intorpidimento di una o entrambe le gambe. Alcune persone colpite lamentano anche incontinenza intestinale o vescicale.
-
Nella regione lombare – Molte persone soffrono per anni di dolori lombari lievi e intermittenti prima che un singolo evento scatenante (come un sollevamento pesante, un piegamento improvviso, una torsione brusca) aggravi i sintomi al punto da indurle a rivolgersi a un medico. Può anche svilupparsi senza un evento scatenante identificabile.
Nella maggior parte delle persone affette da ernia del disco lombare, il dolore principale è quello alle gambe. Questo dolore è chiamato sciatica perché deriva dalla pressione sul nervo sciatico. Di solito inizia nella parte bassa della schiena, poi si diffonde nei glutei e lungo la parte posteriore di una coscia e di una gamba. La sciatica in genere peggiora se il paziente tossisce, starnutisce, si abbassa o muove bruscamente la schiena. Anche se spesso si allevia con il riposo, la sciatica può peggiorare con la guida o il sollevamento di oggetti. Inoltre, possono verificarsi intorpidimento, formicolio o debolezza muscolare nei glutei o nella gamba sul lato del dolore.
Nelle forme più rare e gravi di ernia del disco lombare, il nervo viene compresso in modo più esteso. In questo caso, possono insorgere altri sintomi, come il dolore rettale, la perdita del controllo dell’intestino e della vescica e l’intorpidimento dell’area genitale, dei glutei o della parte posteriore delle cosce.
Diagnosi
Il medico esaminerà l’anamnesi, compresi eventuali precedenti di febbre, cancro, uso di steroidi o lesioni recenti alla schiena. Il medico vi porrà quindi domande specifiche sul vostro dolore:
- Avete avuto episodi più lievi di mal di schiena in passato?
- Dove è localizzato il dolore? È limitato alla schiena o si estende alla spalla, al braccio, al petto, al gluteo o alla gamba?
- Quando è iniziato il dolore? È iniziato quando avete cercato di sollevare qualcosa di pesante o è stato scatenato da un’improvvisa torsione o piegamento della schiena?
- Cosa fa sentire meglio e cosa fa peggiorare il dolore?
- Il dolore scompare quando si riposa la zona interessata o è presente anche a riposo?
- Ha notato intorpidimento, formicolio o debolezza muscolare alle braccia o alle gambe?
- Ci sono problemi di controllo dell’intestino o della vescica, dolore rettale o intorpidimento dei glutei o dell’area genitale?
Dopo aver esaminato l’anamnesi e i sintomi, il medico effettuerà un esame fisico approfondito per escludere altre malattie che possono causare il mal di schiena, come spasmi muscolari o artrite, oppure una causa più grave (e più rara) come il cancro o un’infezione ossea delle vertebre.
Questo esame fisico generale sarà seguito da un esame più dettagliato della schiena, durante il quale il medico cercherà differenze tra il lato destro e quello sinistro, spasmi muscolari, curvatura anomala, limitazione dei movimenti, mancanza di flessibilità, aree di intorpidimento e aree di tenerezza. I risultati del medico aiuteranno a escludere altri tipi di problemi alla schiena che possono causare sintomi simili.
In presenza di sintomi di ernia del disco lombare, il medico può chiedere di eseguire manovre specifiche, come camminare sulle punte dei piedi, camminare sui talloni, accovacciarsi e stare in piedi e flettere la caviglia contro una resistenza. Il medico vorrà eseguire un test di sollevamento della gamba dritta. Il paziente si sdraia sulla schiena con le gambe dritte. Mentre vi rilassate, il medico solleva lentamente ogni gamba individualmente per determinare l’angolo in cui inizia il dolore alla gamba. Il medico eseguirà un esame neurologico, alla ricerca di cambiamenti nei riflessi e di eventuali segni di debolezza muscolare o di diminuzione della sensibilità.
Se la diagnosi iniziale non è chiara, se i sintomi persistono o peggiorano dopo alcune settimane di trattamento o se si sta valutando la possibilità di un intervento chirurgico, possono essere raccomandate radiografie della colonna vertebrale, una tomografia computerizzata (TC) o una risonanza magnetica (RM). Poiché gli esami di diagnostica per immagini, come la risonanza magnetica o la TAC, possono mostrare anomalie del disco anche in persone che non presentano sintomi, i risultati devono essere interpretati con attenzione. È frequente trovare anomalie non correlate ai sintomi. Il medico può anche consigliare un’elettromiografia, un esame che analizza la funzione dei muscoli e dei nervi per identificare i siti di compressione o irritazione dei nervi.
Durata prevista
Nella maggior parte delle persone, il mal di schiena migliora gradualmente entro quattro-sei settimane dal trattamento.
Prevenzione
In molti casi non è possibile prevenire un’ernia del disco. Tuttavia, se in passato avete sofferto di un’ernia del disco, potete diminuire le probabilità che si ripeta evitando di svolgere attività che richiedono il sollevamento di carichi pesanti:
-
Evitando le attività che richiedono il sollevamento di carichi pesanti o piegamenti ripetitivi
-
Praticando una buona postura
-
Mantenendo un peso sano
-
Seguendo un programma di fisioterapia volto a rafforzare la muscolatura della schiena e a migliorare la flessibilità dell’addome e della schiena
-
Praticare regolarmente esercizio fisico, in particolare nuoto e passeggiate
Trattamento
Nella maggior parte dei casi, un’ernia del disco (con o senza sciatica) risponde a un trattamento conservativo. Questo può includere un limitato riposo a letto (in genere non più di uno o due giorni), bagni caldi, cuscinetti riscaldanti e farmaci, come l’aspirina o altri farmaci antinfiammatori non steroidei (FANS) o rilassanti muscolari. Alcuni medici prescrivono corticosteroidi orali, anche se i benefici di questo trattamento sono incerti.
Poiché l’inattività prolungata può favorire il decondizionamento, il medico può suggerire di iniziare presto un regime di esercizio fisico. Anche se si inizia il trattamento con uno o due giorni di riposo a letto, si può chiedere di fare due o tre camminate di 20 minuti al giorno. Dopo una o due settimane, di solito è possibile iniziare un programma più impegnativo di esercizi aerobici quotidiani (camminare, andare in bicicletta, nuotare) e di terapia fisica. Altri tipi di trattamento conservativo che si sono rivelati utili per alcune persone sono gli ultrasuoni, i massaggi e l’agopuntura.
Quando queste misure più conservative non funzionano, possono essere utili le iniezioni di steroidi epidurali. Si tratta di un’accurata iniezione di uno steroide a lunga durata d’azione e di un anestetico nello spazio vicino al midollo spinale e ai nervi compressi. Queste iniezioni sono guidate da radiografie o TAC, in modo che l’ago possa essere posizionato con precisione nel punto giusto.
Se avete perso il controllo dell’intestino o della vescica, se avete prove di un danno progressivo ai nervi o se avete un dolore incessante che persiste nonostante settimane di trattamento conservativo, potrebbe essere necessario un trattamento più aggressivo, compreso l’intervento chirurgico. Nella maggior parte dei casi, ciò significa rimuovere il disco (diskectomia), il che può richiedere un intervento chirurgico importante. Sempre più spesso, però, si ricorre a un intervento meno invasivo, in cui l’ernia del disco viene rimossa attraverso un tubo cavo inserito in una piccola incisione.
Quando rivolgersi a un professionista
Chiamate immediatamente il vostro medico di fiducia se sviluppate un forte dolore alla schiena, soprattutto se avete anche dolore o intorpidimento alle braccia o alle gambe o se perdete il controllo dell’intestino o della vescica.
Prognosi
Circa il 60% delle persone risponde alla terapia conservativa entro 1 settimana e dal 90% al 98% entro 6 settimane. L’intervento chirurgico ha un’alta percentuale di successo quando la risonanza magnetica o la TAC mostrano che la causa dei sintomi può essere corretta.
